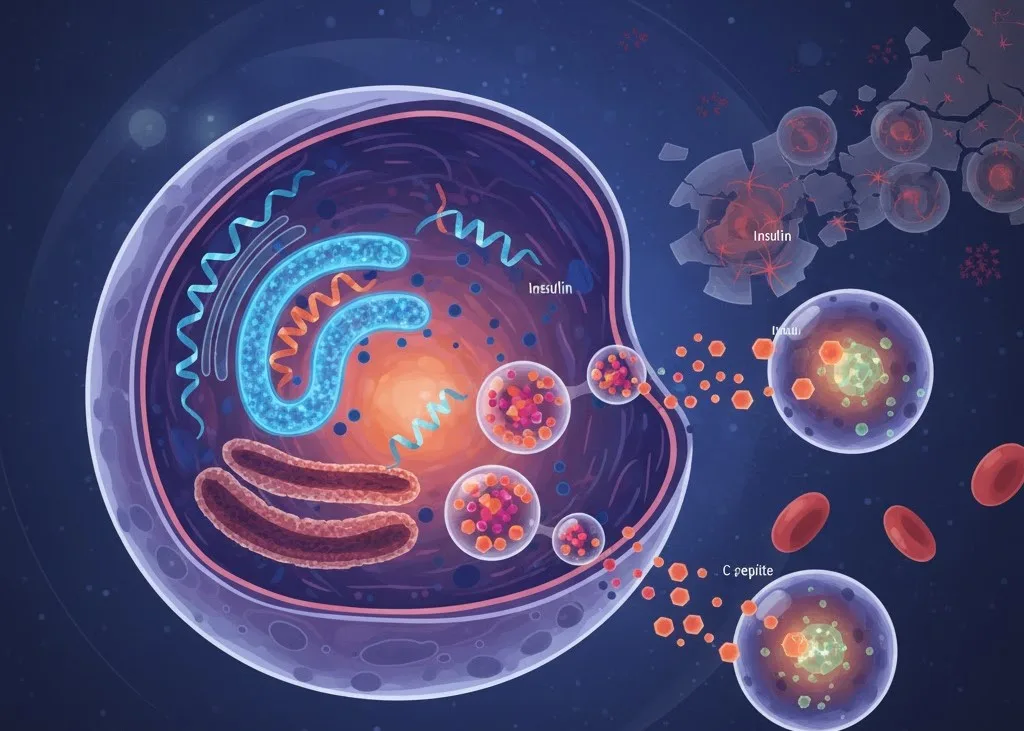
سفر از پیشساز تا هورمون
انسولین به صورت کامل و آماده ظاهر نمیشود؛ بلکه یک فرآیند پیچیده و چند مرحلهای را طی میکند.
-
پرهپروانسولین: طرح اولیه: انسولین در ابتدا به عنوان یک مولکول پیشساز به نام پرهپروانسولین سنتز میشود.
-
پروانسولین: واسطه: پرهپروانسولین به سرعت به پروانسولین تبدیل میشود. این مولکول به عنوان یک ساختار تک زنجیرهای عمل میکند که در آن زنجیره A و زنجیره B آینده انسولین توسط قطعهای به نام C-پپتید (پپتید اتصال دهنده) به هم متصل میشوند. این C-پپتید بسیار مهم است زیرا تاخوردگی صحیح مولکول پروانسولین را تسهیل میکند و اطمینان میدهد که هورمون فعال انسولین ساختار مناسب خود را تشکیل میدهد.
-
تبدیل و ذخیرهسازی: در داخل گرانولهای ترشحی سلول بتا، پروانسولین شکسته میشود و دو محصول به مقدار مساوی (equimolar) تولید میکند: هورمون انسولین بالغ و فعال و C-پپتید غیرفعال بیولوژیکی. هر دو سپس در این گرانولها ذخیره میشوند و منتظر سیگنالی برای آزادسازی هستند.
همانطور که قطعه چکیده اشاره میکند: "پروانسولین سپس به انسولین و C-پپتید تبدیل میشود و در گرانولهای ترشحی ذخیره میشود تا در صورت نیاز آزاد شود. سنتز انسولین در سطح رونویسی و ترجمه تنظیم میشود." این نشان میدهد که میزان تولید کلی هورمون را میتوان در سطح ژنتیکی تنظیم کرد تا نیازهای متابولیکی در حال تغییر بدن را برآورده کند.
پویایی ترشح انسولین
سیگنال اصلی که باعث تحریک ترشح انسولین میشود، افزایش قند خون است.
هنگامی که سطح قند خون پس از غذا افزایش مییابد، سلولهای بتا گلوکز را جذب و متابولیزه میکنند. این فرآیند یک سیگنال داخل سلولی (در درجه اول افزایش ATP، و به دنبال آن هجوم یونهای کلسیم) ایجاد میکند که به عنوان مکانیسم "آزادسازی در صورت نیاز" عمل میکند و باعث میشود گرانولهای ترشحی با غشای سلولی ترکیب شده و محتویات خود - انسولین و C-پپتید - را به جریان خون بریزند.
سایر مواد مغذی مانند اسیدهای چرب آزاد و اسیدهای آمینه، و همچنین هورمونهای مختلف (مانند GLP-1 و ملاتونین)، نیز میتوانند این ترشح ناشی از گلوکز را تنظیم و تقویت کنند.
اختلال عملکرد سلول بتا: مسیر دیابت
تمرکز اصلی این مقاله تحقیقاتی بر روی شکست این سیستم، معروف به اختلال عملکرد سلول بتا است.
در دیابت نوع 1 و نوع 2، سلولهای بتا نمیتوانند با نیازهای بدن همگام شوند.
-
دیابت نوع 1: این معمولاً یک بیماری خود ایمنی است که در آن سیستم ایمنی به اشتباه سلولهای بتا تولید کننده انسولین را از بین میبرد و منجر به کمبود مطلق انسولین میشود.
-
دیابت نوع 2: این پیچیدهتر است و با مقاومت به انسولین شروع میشود (جایی که سلولهای بدن به خوبی به انسولین پاسخ نمیدهند). سلولهای بتا در ابتدا سعی میکنند با کار بیش از حد و ترشح انسولین بیشتر، جبران کنند. با این حال، با گذشت زمان، خسته میشوند و توانایی تولید یا ترشح انسولین کافی را از دست میدهند و در نهایت منجر به شکست میشوند.
این مقاله بررسی میکند که چگونه عوامل ژنتیکی و محیطی (مانند هیپرگلیسمی مزمن، دیس لیپیدمی و التهاب) به سلولهای بتا استرس وارد میکنند و در نهایت منجر به اختلال عملکرد آنها و ایجاد بیماری میشوند.
درک کنترلهای مولکولی دقیق بر سنتز و ترشح انسولین حیاتی است زیرا به محققان کمک میکند تا اهداف جدیدی را برای درمانهایی شناسایی کنند که میتوانند از این سلولهای بتای حیاتی پانکراس محافظت، ترمیم یا بازسازی کنند.