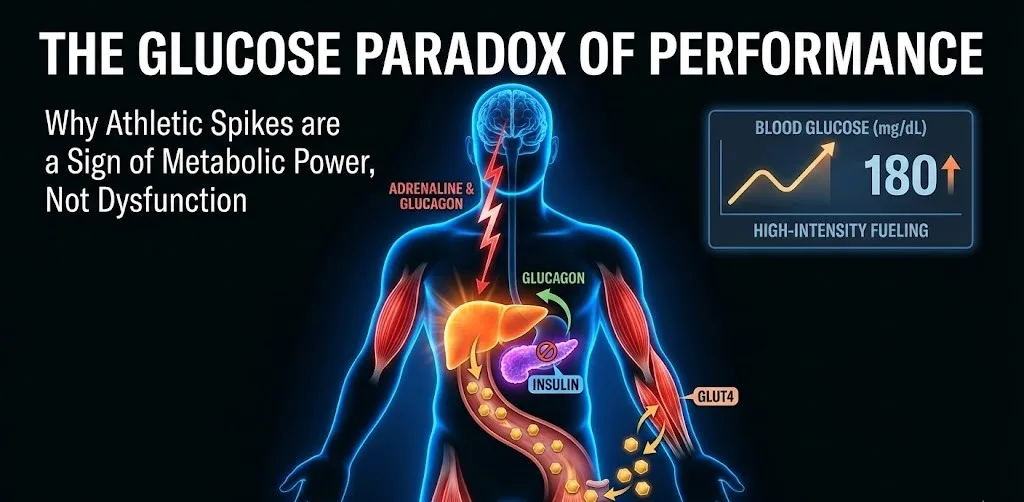
Im traditionellen Verständnis von metabolischer Gesundheit wird hoher Blutzucker (Hyperglykämie) oft durch die Linse der Pathologie betrachtet – ein Warnsignal für Insulinresistenz oder Pankreasdysfunktion. Für Spitzensportler und Hochintensitätstrainierende ist ein signifikanter Anstieg des Blutzuckers während des Trainings jedoch kein Zeichen von Versagen, sondern ein Kennzeichen eines fein abgestimmten physiologischen Systems. Dieses Phänomen, oft als trainingsinduzierte Hyperglykämie bezeichnet, stellt eine bewusste "Treibstoffstrategie" dar, die vom endokrinen System orchestriert wird, um die extremen Anforderungen der Höchstleistung zu erfüllen.
Die hormonelle Symphonie der hohen Intensität
Wenn ein Athlet von einem stabilen Zustand in ein hochintensives Intervalltraining (HIIT), Sprinten oder schweres Krafttraining übergeht, nimmt der Körper einen massiven Bedarf an sofortiger Energie wahr. Das zentrale Nervensystem löst die sympathische "Kampf- oder Flucht"-Reaktion aus, was zu einem Anstieg von Katecholaminen führt – insbesondere Epinephrin (Adrenalin) und Norepinephrin.
Diese Hormone dienen als Hauptdirigenten des metabolischen Orchesters. Ihre erste Aufgabe ist es, den Alpha-Zellen in der Bauchspeicheldrüse zu signalisieren, Glucagon auszuschütten und gleichzeitig eine starke hemmende Wirkung auf die Beta-Zellen auszuüben.
Die Bauchspeicheldrüse: Ein strategischer "Aus-Schalter"
Man könnte annehmen, dass ein steigender Blutzucker natürlich die Freisetzung von Insulin auslösen sollte, um den Spiegel zu senken. Während intensiver sportlicher Betätigung setzt der Körper jedoch einen Schutzmechanismus ein, der als alpha-adrenerge Hemmung bezeichnet wird. Adrenalin bindet an Alpha-2-Rezeptoren auf den Beta-Zellen der Bauchspeicheldrüse und "schaltet" so die Insulinausschüttung effektiv ab.
Diese Unterdrückung ist aus zwei Gründen entscheidend:
-
Energieverfügbarkeit: Wenn der Insulinspiegel zusammen mit dem Blutzucker ansteigen würde, würde dies Glukose in Fettzellen und die Leber zur Speicherung treiben und so die arbeitenden Muskeln ihres Treibstoffs "berauben".
-
Prävention von Hypoglykämie: Bewegung erhöht die Insulinsensitivität der Muskeln. Wenn der Insulinspiegel während intensiver Anstrengung hoch bliebe, würde der Blutzucker zu schnell sinken, was zu einem "Hungerast" oder metabolischen Zusammenbruch führen könnte, der mitten im Wettkampf gefährlich sein könnte.
Die Leber als Hochdruck-Kraftstoffpumpe
Während die Bauchspeicheldrüse ruhig bleibt, läuft die Leber auf Hochtouren. Stimuliert durch Glucagon und Adrenalin beschleunigt die Leber zwei Schlüsselprozesse:
-
Glykogenolyse: Der schnelle Abbau von gespeichertem Glykogen zu Glukose.
-
Glukoneogenese: Die Bildung von neuer Glukose aus Nicht-Kohlenhydrat-Quellen wie Laktat und Glycerin.
Bei hochintensiven Anstrengungen kann die Geschwindigkeit der hepatischen Glukoseproduktion (die Geschwindigkeit, mit der die Leber Zucker ins Blut pumpt) die Geschwindigkeit der Glukoseaufnahme durch die Muskeln um das Sieben- oder Achtfache übersteigen. Dies erzeugt einen vorübergehenden "Überlauf" im Blutkreislauf, was zu den hohen Glukosewerten führt, die oft auf kontinuierlichen Glukosemessgeräten (CGMs) zu sehen sind, die von Sportlern getragen werden.
Der GLUT4-Mechanismus: Insulin-unabhängige Aufnahme
Eine häufige Frage unter Sportwissenschaftlern ist, wie Muskeln weiterhin Glukose aufnehmen können, wenn Insulin unterdrückt wird. Die Antwort liegt in der GLUT4-Translokation. Skelettmuskelkontraktionen lösen die Bewegung von GLUT4-Glukosetransportern zur Zellmembran über Insulin-unabhängige Wege aus (wie z. B. die AMPK-Aktivierung). Dies ermöglicht es Sportlern, ihre Muskeln effektiv mit Energie zu versorgen, selbst wenn ihre Insulinproduktion der Bauchspeicheldrüse auf einem minimalen Ausgangswert liegt.
Unterscheidung zwischen Anpassung und Dysfunktion
Es ist wichtig, diesen sportlichen Anstieg von der Hyperglykämie zu unterscheiden, die bei sitzenden Personen beobachtet wird. Bei einem Nicht-Sportler ist hoher Blutzucker oft das Ergebnis der Unfähigkeit des Körpers, Glukose aus dem Blut zu transportieren. Beim Sportler ist es das Ergebnis eines hocheffizienten Körpers, der Glukose in das Blut transportiert, um sicherzustellen, dass Gehirn und Muskeln während einer Krise nie der "hochoktanige" Treibstoff ausgeht.
Darüber hinaus sind diese vorübergehenden Spitzenwerte tatsächlich vorteilhaft für die langfristige Gesundheit. Der metabolische Stress durch hochintensive Bewegung verbessert die mitochondriale Dichte und erhöht die Insulinsensitivität nach dem Training. Innerhalb von 30 bis 90 Minuten nach dem Ende des Trainings, wenn das Adrenalin nachlässt und der "Aus-Schalter" auf der Bauchspeicheldrüse gelöst wird, kehrt der Blutzucker typischerweise auf normale Werte oder sogar leicht unter den Ausgangswert zurück, da die Muskeln die verbleibende Glukose aufnehmen, um ihre internen Speicher wieder aufzufüllen.
Wichtige Erkenntnisse für Sportler
-
Kontext ist König: Ein Blutzuckerwert von 180 mg/dL während eines Sprints ist ein Zeichen für eine robuste Stressreaktion, nicht für eine Stoffwechselstörung.
-
Das Fenster nach dem Training: Der rasche Rückgang des Glukosespiegels nach dem Training ist ein primärer Indikator für metabolische Flexibilität.
-
Intensität ist wichtig: Low-Intensity-"Zone 2"-Training führt typischerweise zu stabilen oder leicht sinkenden Glukosewerten, da der Körper stärker auf die Fettoxidation angewiesen ist und ein engeres Gleichgewicht zwischen Glukoseproduktion und -verbrauch aufrechterhält.